Leiszmanioza skóry - nosiciele choroby, objawy, leczenie i zapobieganie u ludzi
Spis treści
Niektóre choroby mogą przenosić się na ludzi tylko z owadów i powodować nieprzyjemne, czasami poważne komplikacje. Leiszmanioza skóry jest spowodowana przez pasożyta, który przenosi się z komarów, patogen wywołuje chorobę, pozostawiając owrzodzenia na ciele. Ta patologia znana jest pod nazwą wrzodu Pennedy'ego lub choroby Borowskiego i jest dobrze zbadana. Występują epidemie choroby, które mają charakterystyczne cechy.
Co to jest leiszmanioza skóry
Charakteryzuje się defektem zmian skórnych. Leiszmanioza jest zakaźną patologią, która występuje po przeniknięciu pasożyta do organizmu ludzkiego (poprzez ugryzienie komara). Częstą chorobą jest na całym świecie, ale częściej występuje w krajach, w których temperatura powietrza przekracza 30 stopni i trwa co najmniej 50 dni. Ze względu na związek pasożytów i reżim temperaturowy patologia ma charakter epidemiczny. W większości przypadków komary stają się nosicielami, ale istnieją inne warianty infekcji.
Czynnik sprawczyleiszmanioza
Pasożyty przenikają wraz ze śliną podczas ukąszenia komarów. Czynnikiem wywołującym leiszmaniozę jest najprostszy z rodzaju Leishmania, którego rozwój następuje w przewodzie żołądkowo-jelitowym owada. Poprzez ślinę podczas gryza penetrują skórę, ponieważ jeden kęs wyróżnia się 100 pasożytów, które osiągnęły już stadium promastigotów. Leiszmanioza u ludzi jest ostatnią fazą rozwoju tych prostych.
Leishmania ma zdolność dostania się do makrofagów i nie prowokuje odpowiedzi immunologicznej organizmu. Tam przyjmują postać wewnątrzkomórkową, dostosowują się do kwaśnego środowiska i zaczynają aktywnie się rozmnażać. Choroba przenoszona jest z człowieka na komara, z komara na człowieka. Przytoczone przypadki przejścia pasożyta ze zwierzęcia do komara, ale tylko do ostatecznego właściciela, są nazywane taką formą - zoonotyczną.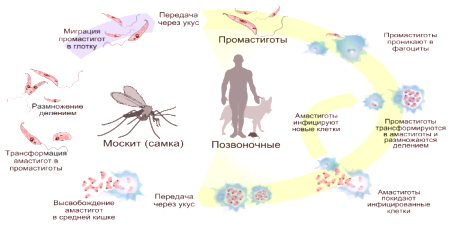
Cykl życia Leishmani
Te pierwotniaki należą do trypanosomów i są pasożytami obowiązkowymi. Leyshemiczny cykl życia składa się z propagacji u dwóch kolejnych gospodarzy: najpierw w owadzie, następnie w kręgosłupie. Pierwszy nosiciel penetruje czynnik wywołujący leiszmaniozę podczas ssania krwi zwierzęcia, pasożyty wnikają w ciała trawienia komarów. Owad na obwodzie wchłoniętej krwi w jelicie środkowym tworzy macierz perytroficzną.
Pasożyt w postaci promastigotyny w układzie trawiennym rodzi się tylko u samic komarów. Uszkodzenia infekcyjne osiągają szczyt układu pokarmowego w ciągu tygodnia. Organ trawienia jest wkrótce całkowicie zablokowany przez patogeny. Po ugryzieniu komara owadawraz ze śliną pod skórą dostaje dużą grupę pasożytów. Do miejsca penetracji ciała wysyłano neutrofile (komórki odpornościowe krwi), ekscytujące patogeny. Wewnątrz komórek leiszmania żyje do czasu śmierci neutrofilów.
Objawy leiszmaniozy u ludzi
Istnieje kilka rodzajów tej choroby. Z tego powodu objawy leiszmaniozy u ludzi są nieco inne. Przydzielaj następujące formy choroby:
- Leiszmanioza wisceralna (to głód azar). Czynnik sprawczy przenika od głównego ogniska do najważniejszych narządów. po dostaniu się do tkanki pasożyt aktywnie rozmnaża się i powoduje poważne uszkodzenia, powoduje upośledzenie czynnościowe, co stanowi dalszy obraz kliniczny leiszmaniozy. Ta postać patologii jest często diagnozowana, często u dzieci występują przypadki trzewiowej leiszmaniozy. Okres inkubacji patologii - około 5 miesięcy.
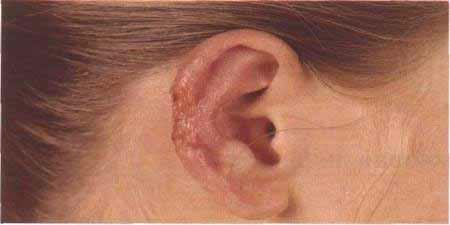
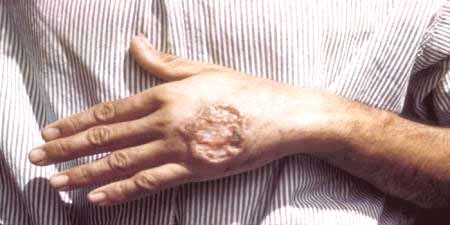
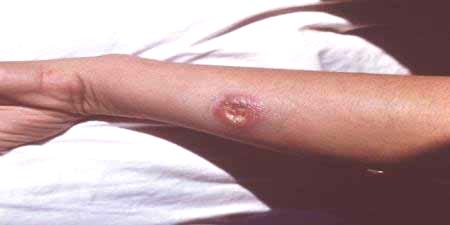
- Leiszmanioza na skórze. Czynnik sprawczy pasożytuje w ludzkich makrofagach, a leiszmania szybko dojrzewa i przechodzi do postaci bez skóry. Taka patologiczna aktywność powoduje powstawanie ogniska pierwotnego zapalenia, które nazywa się swoistym ziarniakiem. Ten język tworzy się z limfocytów, komórek plazmatycznych, makroskopów. Leiszmanioza gromadzi razem produkty rozpadu, które tworzą nekrotyczne, zapalne zmiany, które mogą prowadzić do zapalenia węzłów chłonnych, zapalenia naczyń chłonnych.
Śluz skóry i leiszmanioza skóry mogą mieć różny stopień nasilenia. W zależności od manifestacji specyfiki odporności osoby, która była narażona na pasożyty. KiedyLeiszmanioza okresu inkubacji patogenu typu skóry wynosi 10-20 dni. Turyści odwiedzający niebezpieczne obszary, w których występuje powszechny przypadek infekcji, mają już czas na opuszczenie obszaru i zapomnienie o ugryzieniu komarów. Gdy kończy się etap inkubacji, zaczynają pojawiać się charakterystyczne objawy:
- Na skórze tworzy gładką grudkę o średnicy do 3 cm, guz ten jest łatwy do zauważenia, a za kilka dni wygląda jak gadzina. Po naciśnięciu odczuwa bolesność.
- Temperatura wrzenia jest wyższa niż temperatury sąsiednich tkanek, po 3 dniach pojawia się orzeł stanu zapalnego, obrzęk staje się bardziej wyraźny.
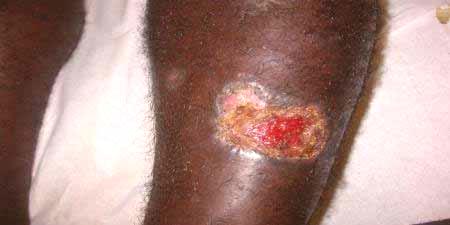
- Po 7 dniach proces nekrotyczny zaczyna się rozprzestrzeniać. W pobliżu guzów znajdują się wrzody o falistych krawędziach. W normalnych przypadkach nie powodują bólu, pierwotne rany są ropiejące w siarkach, krwotoczne zrzuty.
- Dodatkowe owrzodzenia tworzą się w otwartych obszarach skóry, czasami ich liczba osiąga dziesiątki. Aby połączyć się w zjednoczone komórki, mogą one z ciężkim przebiegiem typu leiszmaniozy skóry.
- Regionalne węzły chłonne pęcznieją wraz ze wzrostem liczby czyraków, z palpacją bolą węzły.
- Lecznicze wrzody rozpoczynają się po 2 miesiącach, powierzchnia wysycha, a grube formy skorupy powodują blizny na skórze. Leiszmanioza pozostawia defekty na powierzchni tkanki, które mogą powodować komplikacje z jamy ustnej, nosogardła, gdzie powstaje tkanka włóknista, co może prowadzić do deformacji struktury.
- W ciężkiej postaciPrzebieg leiszmaniozy może prowadzić do skaz krwotocznych, zapalenia płuc, innych patologii, które są wywoływane przez ropne zmiany martwicze.
- Jeśli odporność układu odpornościowego na ciało jest znacznie osłabiona, wówczas może pojawić się więcej powikłań dla leiszmaniozy i infekcji. Pojawiają się stany zapalne miednicy, flegmony, duża fekula. Choroba jest trudna u małych dzieci i osób z zespołem niedoboru odporności.
Metody diagnozowania leiszmaniozy skóry
Ustalenie pierwotnej przyczyny rozwoju patologii nie zawsze jest możliwe natychmiast ze względu na utajony przebieg niektórych pacjentów. Metody diagnozowania leiszmaniozy skórnej obejmują obowiązkowe zewnętrzne badanie wad skóry, anamnezy, badanie pacjenta na pobyt w krajach, w których występują ogniska choroby. Z reguły pierwsza przeprowadza ogólną analizę na początku obszernej ankiety. Pomaga zidentyfikować typowe objawy:
- przyspieszenie ESR;
- neutropenia;
- niedokrwistość;
- zmniejszona liczba płytek krwi;
- limfocytoza.
Analiza biochemiczna pomoże wykryć hipergammaglobulinemię. Aby potwierdzić diagnozę, lekarz powinien zidentyfikować czynnik wywołujący skórną leiszmaniozę. W tym celu przeprowadza się normalne ogrodzenie tkanki z powierzchni owrzodzenia w celu zbadania materiału pod mikroskopem. Czasami możliwe jest wykrycie pasożyta w siewie krwi. Wykrywanie leiszmanioz jest możliwe w biopsji obrzęk węzłów chłonnych. Ważna jest diagnoza serologiczna, która jest przeprowadzana za pomocą RLA, RPC,IFA, RNIF.
Leczenie leiszmaniozy skóry
Medycyna zdaje sobie sprawę, że patogen jest odporny na leki przeciwbakteryjne, więc nie trzeba ich stosować. Nosiciele leiszmaniozy umierają przy stosowaniu pentawalentnych leków antymonowych; ta grupa leków obejmuje:
- Neostibozan;
- Solsurmin;
- Glucantime.
We wczesnych stadiach leczenia skórną leiszmaniozę wykonuje się za pomocą Mikarpina. Ten produkt leczniczy stosuje się do bulw, aby zniszczyć pasożyty. Zgodnie z taką zasadą można stosować:
- Monomityn;
- Urotropina.
Ludzie są kierowani do szpitala, gdy objawy są już wyraźne, więc te leki nie zapewniają niezbędnego efektu. Kiedy już utworzone węzły wskazują na proces martwiczenia, Miraminę należy podawać domięśniowo w celu zwalczania pasożytów. Jeśli leiszmanioza nie leczy tak bardzo, środek rozwija oporność na lek lub choroba ma charakter nawracający, następnie wyznaczyć doksycyklinę, pentamidynę, amfoterycynę. Prawidłowy przebieg leczenia pomoże zabić pasożyty szybciej w ludzkim ciele.
W celu szybkiego wygojenia się skóry, pacjentowi przypisuje się maść monomiczną (2-3%). W przypadku zagrożenia dołączenia do infekcji, jeśli owrzodzenia pokrywają duże obszary skóry, lekarz przepisuje środki antyseptyczne, są one stosowane lokalnie przy użyciu Rivanol i maści akrylowej 1%. Z nowoczesnych metod leczenia leiszmaniozy skóry skutecznie wykorzystuje się gatunekkriodestrukcja, terapia laserowa. Ten celowy efekt na rany (wrzody), który przyspiesza proces gojenia się skóry, zapobiega powstawaniu głębokich blizn.
Zapobieganie leiszmaniozie skóry
Aby nie rozprzestrzeniać choroby pasożytniczej, dana osoba musi podjąć szereg działań. W dużych miastach należy szybko wykryć chorych, w których objawy nie są jeszcze jasne, skuteczne leczenie. Na potwierdzenie rozpoznania, zapobieganie leiszmaniozie skóry obejmuje ich izolację, ochronę przed ukąszeniami komarów, które dalej rozprzestrzeniają pasożyty.
Osoba na terytorium, na którym można uzyskać typ skóry Leiszmaniozy, musi koniecznie użyć specjalnego odstraszacza od komarów. Istnieje szczepionka z osłabionych żywych kultur patogena, lek jest wstrzykiwany śródskórnie w okresie jesienno-zimowym. W trakcie patologii jest to bardzo łatwe, a po wyzdrowieniu u człowieka powstaje stabilna odporność na leiszmaniozę typu skóry.
Zaleca się spanie pod kopułą drobnej siatki, którą przetwarza się wcześniej za pomocą środków owadobójczych. Przed wizytą na obszarach, gdzie istnieje ryzyko zakażenia leiszmaniozą skóry, konieczne są lasy naturalne:
- stosowanie kremów, aerozoli, które oczyszczają komary;
- nosić odzież z długimi rękawami, nie pozwalać na ukąszenia;
- przestrzegaj zasad higieny.