Zapalenie opon mózgowo-rdzeniowych - co to jest, sposoby infekcji, obraz kliniczny, terapie
Spis treści
- 1Ogólne informacje na temat zapalenia opon mózgowo-rdzeniowych
- 2Przyczyny zapalenia opon mózgowo-rdzeniowych
- 3Sposoby zakażenia
- 4Patogeneza
- 5Klasyfikacja zapalenia opon i kłęków mózgu
- 6Obraz kliniczny zapalenia opon mózgowo-rdzeniowych
- 7Konsekwencje zapalenia opon mózgowo-rdzeniowych
- 8Diagnostyka
- 9Leczenie zapalenia opon mózgowo-rdzeniowych
- 10Wideo
Choroba zapalenie opon mózgowo-rdzeniowych należy do kategorii neuroinfekcji, ponieważ wpływa na centralny układ nerwowy. Choroba powoduje zapalenie skorup i substancji mózgu. Zapalenie opon mózgowo-rdzeniowych łączy w sobie dwie choroby: zapalenie opon mózgowych i zapalenie mózgu. Patologia rozwija się niezależnie lub przeciwko innym chorobom, na przykład grypie, gruźlicy, zapaleniu płuc. Choroba rzadko przechodzi bez większych zmian w strukturach mózgu.
Ogólne informacje na temat zapalenia opon mózgowo-rdzeniowych
Jest to stan, w którym organizm rozwija się od razu w dwóch chorobach - zapaleniu opon mózgowych i zapaleniu mózgu. Pierwsza choroba powoduje stan zapalny miękkiego mózgu, druga - substancję mózgu. Zapalenie opon mózgowo-rdzeniowych jest ciężką infekcją o charakterze zakaźnym. Może wpływać nie tylko na głowę, ale także rdzeń kręgowy. Specyfika rozprzestrzeniania się choroby:
- Jest on bardziej podatny na dzieci, ponieważ ich odporność jest mniej trwała i częściejsą na ulicy, gdzie mogą ugryźć roztocze.
- Zdarzają się przypadki zakażenia wewnątrzmacicznego, zwłaszcza jeśli w pierwszych miesiącach ciąży kobieta cierpiała na ospę wietrzną, różyczkę i epidemię zapalenia świń.
- W przypadku dzieci zapalenie opon mózgowo-rdzeniowych charakteryzuje się infekcją meningokokową. Choruję go częściej w zimnych i mokrych porach roku. Szczyt zachorowalności przypada na okres od marca do maja.
Przyczyny zapalenia opon mózgowo-rdzeniowych
Choroba ma wiele rodzajów, więc przyczyny są również reprezentowane przez dużą listę. Rozwój zapalenia opon mózgowo-rdzeniowych może wywoływać czynniki zakaźne, zakaźne-alergiczne i toksyczne. Bakterie, wirusy, pierwotniaki, a nawet ameba ze świeżą wodą często powodują chorobę. Przydzielaj następujące główne rodzaje zapalenia opon i mózgu:
- Wirusowy. Opracowany w wyniku klęski wywołanej przez kleszczowe zapalenie mózgu, ospę wietrzną, grypę, zapalenie przyusznic, wściekliznę, opryszczkę, odrę, gorączkę Zachodniego Nilu.
- Bakteryjny. Związane jest to z uszkodzeniem bakteryjnym, w tym gruźlicą, listerią, gronkowcem, zapaleniem płuc, meningiem i paciorkowcami.
- Spowodowane działaniem mikroorganizmów pierwotniakowych. Należą do nich malaria plazmasmia, toksoplazma.
- Spowodowane penetracją do ciała mutantów typu ameb, którego środowiskiem jest świeża woda.
Zapalenie opon mózgowo-rdzeniowych u dzieci diagnozuje się najczęściej z powodu nie w pełni rozwiniętego układu odpornościowego. Innym czynnikiem przyczyniającym się do niepowodzenia jest bariera krew-mózg. To samo dotyczyludzie starsi. Czynniki ryzyka zapalenia mózgu i mózgu mogą również obejmować:
- ostre lub przewlekłe patologie narządów ENT, w tym zapalenie zatok, zapalenie wyrostka sutkowatego (zapalenie procesu komarów kości skroniowej), zapalenie zatok;
- SARS;
- Uraz czaszkowo-mózgowy;
- ugryzienie roztocza ixod;
- szczepienia;
- różyczka, odra, ospa wietrzna, gruźlica.
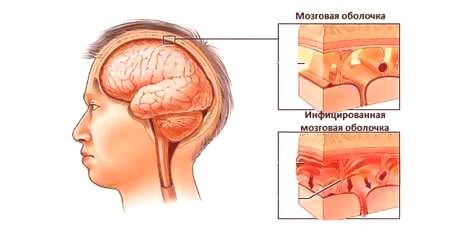
Sposoby zakażenia
Głównym powodem rozwoju zapalenia opon mózgowo-rdzeniowych jest przenikanie czynnika zakaźnego do skorupy i substancji mózgu. Patogen może rozprzestrzeniać się przez organizm poprzez krew lub limfę. Sposób zakażenia zależy od jego rodzaju. W zależności od rodzaju patogenu zakażenie zapaleniem opon mózgowo-rdzeniowych może wystąpić w następujący sposób:
- w occie z roztocza ixodic, który jest nosicielem neurotropowego wirusa;
- w powietrzu (przenoszone jest zakażenie meningokokowe, dotykające głównie dzieci);
- w wyniku wniknięcia do nosogardzieli zmutowanej ameby nałlerii ptactwa z zanieczyszczonego zbiornika;
- metodą bezpośredniego kontaktu w przypadku przełomu w gnojowisku lub naruszenia integralności kości czaszki;
- jest wertykalny (infekcja występuje, gdy dziecko przechodzi przez ścieżki matki matki lub wkładka wewnątrzmaciczna na początku okresu ciąży).
Patogeneza
Kiedy patogen przenika do tkanki mózgowej, zaczyna się w nich zapalenie. Jest ropny lub surowiczy, w zależności od rodzaju czynnika zakaźnego. W przyszłości następujące procesy zachodzą w ciele:
- OkołoNaczynia krwionośne ulegają infiltracji - akumulacja w tkankach elementów komórkowych z domieszką krwi i limfy.
- Zapalenie naciekające okołonaczyniowe (zlokalizowane wokół naczyń krwionośnych) narusza krążenie mózgowe.
- W mózgu znajdują się komórki niedokrwienia (martwica tkanek pozbawionych dopływu krwi), działające jako czynnik wtórnego uszkodzenia.
- Ciało reaguje na taki stan nasilenia rozwoju wątroby - płynu mózgowo-rdzeniowego krążącego w komorach mózgu.
- Nadmiar płynu mózgowo-rdzeniowego prowadzi do rozwoju nadciśnienia wewnątrzczaszkowego.
- Połączenie tych patologicznych procesów powoduje podrażnienie błon - zespół oponowo-mózgowy.
- W wyniku śmierci neuronów rozwijają się ogniska, które przejawiają się w postaci niedoboru neurologicznego. Powoduje brak ruchomości kończyn, zmiany w sferze zmysłowej, emocjonalnej i intelektualnej.
Klasyfikacja zapalenia opon mózgowo-rdzeniowych
Istnieje kilka klasyfikacji zapalenia opon mózgowo-rdzeniowych. Jednym z kryteriów jest podstawowa przyczyna choroby. W zależności od niej, zapalenie opon mózgowo-rdzeniowych dzieli się na następujące typy:
- Główny. Rozwija się jako niezależna choroba w wyniku ukąszenia roztocza Ixodic, które niesie arbovirus; infekcja wścieklizną, kiła układu nerwowego (wniknięcie bladej treponemy), tyfus, wirus opryszczki.
- Wtórny. Występują powikłania innych patologii, takich jak odra, gruźlica, ospa wietrzna, ropne choroby narządów laryngologicznych i inne patologie zakaźnychnatura
Zidentyfikuj kolejną klasyfikację zapalenia opon mózgowo-rdzeniowych związaną ze przyczyną rozwoju, a jedynym kryterium jest rodzaj patogenu. W zależności od tego czynnika choroba to:
- Bakteryjny. Występuje częściej niż inne gatunki. Powoduje stan zapalny ropnej natury, który wywołuje klebsyeli, pneumokoki, paciorkowce, meningokoki, hemofilne śliny.
- Wirusowy. Związane jest to z porażeniem organizmu wirusem opryszczki pospolitej, odrą, wirusem cytomegalii, enterowirusem i wścieklizną. Wirusowe zapalenie opon mózgowo-rdzeniowych powoduje głównie surowicze zapalenie.
- Grzyb. Częściej występuje u osób z upośledzoną odpornością. Można go zdiagnozować na tle neuro-SPID.
- Protozoan. Występuje rzadziej niż inne gatunki, wywołane przez toksoplazmę, amebę i inne mikroorganizmy pierwotniakowe.
Z natury procesu zapalnego wydzielają się krwotoczne, ropne i surowicze zapalenie opon mózgowo-rdzeniowych. W pierwszym przypadku, z powodu naruszenia przepuszczalności ścian wydzielanych naczyń mózgowych, następuje domieszka krwi, w drugim - manum z przewagą leukocytów, w trzecim - przezroczysty płyn mózgowo-rdzeniowy. W innej klasyfikacji, zapalenie opon mózgowo-rdzeniowych dzieli się na gatunki w zależności od charakteru kursu:
- Chroniczny. Zapalenie trwa kilka miesięcy lub lat. Zachowuje się jak fala - okresy remisji zmieniają się wraz z zaostrzeniami.
- Podostry. Rozwija się powoli - przez okres kilku dni do 1 tygodnia.
- Błyskawica. Pojawia się nagle, rozwija się w ciągu kilku godzin i ww większości przypadków prowadzi do zgonu.
- Sharp. Objawy pojawiają się wolniej niż w formie błyskawicy - około 24-48 godzin.
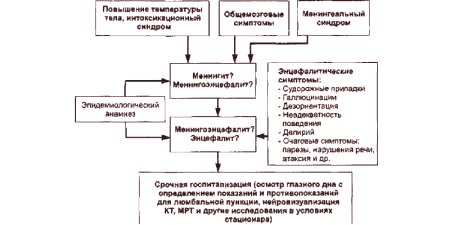
Obraz kliniczny zapalenia opon mózgowo-rdzeniowych
Choroba jest niebezpieczna, ponieważ w pierwszych godzinach prawie się nie czuje. Ponadto każda forma patologii ma swoje własne specyficzne objawy, które mogą wskazywać na inne choroby. Rozpoznanie zapalenia mózgu i jego błon pomaga jeden charakterystyczny znak. Jeśli poprosisz pacjenta, aby przechylił głowę do przodu, tak aby podbródek dotykał klatki piersiowej, wtedy zdrowa osoba zrobi to z łatwością. U pacjenta najmniej podobny ruch spowoduje ból.
Innym sposobem na wykrycie choroby jest poproszenie osoby o leżenie na plecach iw tej pozycji jego noga zgina się pod kątem 90 stopni w biodrach i stawach kolanowych. Następnie należy zmusić pacjenta do rozciągnięcia kończyn. W przypadku stanu zapalnego błony, ten efekt nie może być wykonywany przez ludzi - jest to jasny symptom, który nazywa się objawem Kerniga. W tym przypadku zaobserwowano następujące objawy:
- nudności, wymioty;
- silny ból głowy;
- podniecenie, opóźnienie, urojenia, ogłuszenie lub inne naruszenia świadomości;
- ataki padaczki;
- zaburzenia okulo-ruchowe i wzrokowe;
- utrata słuchu;
- sztywność mięśni potylicznych;
- światłowstręt;
- zwiększenie wrażliwości skóry;
- podniesienie temperatury;
- ogólne złe samopoczucie;
- utrata apetytu;
- wysypkaczerwony kolor, który znika po naciśnięciu.
Objawy wirusowego zapalenia opon i mózgu
Opryszczkowe zapalenie opon mózgowo-rdzeniowych wśród wirusów jest uważane za jedno z najczęstszych. Powodem jest prosty wirus opryszczki pospolitej typu 1 lub 2. U dorosłych choroba rozwija się na tle zmniejszonej odporności. Zapalenie opon mózgowo-rdzeniowych u noworodków występuje uogólniona infekcja wirusowa. Bez względu na wiek choroba może występować w postaci ostrej lub przewlekłej. Często choroba jest maskowana przez inne patologie ośrodkowego układu nerwowego, takie jak udar, epilepsja, demencja. Charakterystyczne objawy wirusowego zapalenia mózgu:
- wysoka temperatura;
- dreszcze;
- zły sen;
- wymioty;
- bóle głowy w okolicy czołowej i ciemieniowej;
- zmiana funkcji behawioralnych aż do zupełnej nieadekwatności.
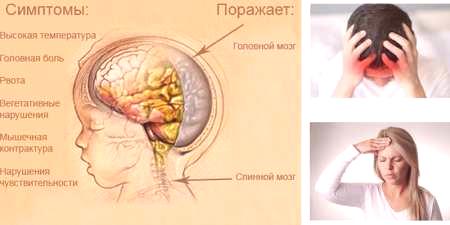
Objawy bakteryjnego zapalenia opon i mózgu
W błonach bakterie chorobotwórcze wnikają coraz częściej przez krew, rzadziej przez płyn limfatyczny. Taki proces obserwuje się w obecności w organizmie głównego ogniska zakażenia bakteryjnego, na przykład w przypadku ostrych lub przewlekłych chorób narządów ENT. Ropne zapalenie opon mózgowo-rdzeniowych jest najtrudniejsze do leczenia. Rozpoznanie choroby może mieć następujące cechy:
- gwałtowny wzrost temperatury do 39 stopni;
- ból stawowy;
- zaburzenia snu;
- nudności, wymioty;
- słabości;
- wysypka skórna;
- ogólne złe samopoczucie;
- wybroczyny krwotoczne na tułowiu, twarzy,kończyny;
- duszność;
- przez sąd;
- zaburzenia psychoruchowe i próżność;
- senność;
- sztywność mięśni.
Objawy zapalenia opon mózgowo-rdzeniowych amebicznych
Ta forma zapalenia substancji i błon mózgowych jest mniej powszechna w innych. Przyczyną jego występowania są ameby - małe, wolno żyjące, proste. Zakażenie może wystąpić podczas pływania w słodkiej wodzie lub picia wody z nich. Osoba jest zarażona nawet z powodu użycia wody z kranu lub ze źródeł mineralnych. Amoeba spotyka się zarówno w glebie, grzybach, jak i warzywach. Amoebiczne zapalenie opon mózgowo-rdzeniowych występuje w dwóch postaciach: ostrej i ziarniniakowej. W pierwszym przypadku okres inkubacji może trwać od 2 dni do 2 tygodni. Charakterystyczne objawy patologii:
- silny ból głowy;
- nudności;
- wymioty;
- gwałtowny wzrost temperatury;
- drgawki;
- niepokój;
- afazja (zaburzenia mowy);
- porażenie połowicze (paraliż połowy ciała);
- zaburzenia wizualne;
- stan śpiączki.
Postać ziarniakowa różni się od wolniejszego przebiegu. Choroba może trwać kilka tygodni lub miesięcy. We wczesnym stadium choroby powoduje objawy podobne do powstawania guzów mózgu. W tym przypadku obserwuje się następujące objawy:
- konwulsyjne ataki przypominające ataki epilepsji;
- niedowład połowiczy;
- zmiany osobowości;
- zaburzenia psychiczne.
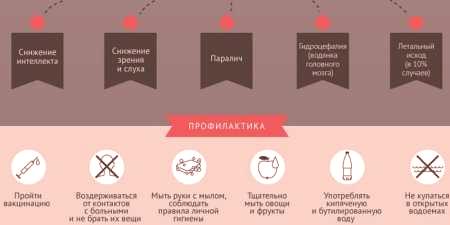
Konsekwencje zapalenia opon mózgowo-rdzeniowych
Ludzie, którzy go nosilichoroby, w przyszłości mogą cierpieć z powodu różnych powikłań. Istnieje kilka przypadków, w których schorzenie zostało wyleczone praktycznie bez konsekwencji. U większości pacjentów nadal występują nawet trudne do zauważenia powikłania. To wszystko zależy od rodzaju czynnika zakaźnego, który przeniknął opon mózgowych lub materii mózgu. Wartość ma również stan odporności.
Skutki najbardziej niebezpieczne i nieprzewidywalne obserwowano zakażenia utero dziecka. Jeśli dziecko przeżyje, może rozwinąć się:
- wodogłowie (wodogłowie);
- epilepsja;
- zaburzenia psychiczne;
- opóźnienie w rozwoju umysłowym;
- zespół konwulsyjny;
- niedowład i paraliż;
- demencja;
- problemy ze słuchem i widzeniem.
stopień ciężkości powikłań określony przez głębokość wnikania patologicznych strefy procesu destrukcji i rodzaju urazów ośrodkowego układu nerwowego. U dorosłych inteligencja może się zmniejszyć. Często notowane i problemy z widzeniem, utratą słuchu, nadciśnieniem wewnątrzczaszkowym. Inne możliwe powikłania u dorosłych:
- śpiączka;
- wstrząs bakteryjny;
- zez;
- uogólniona martwica skóry;
- ropień (ropny proces wewnątrz mózgu lub móżdżku);
- zapalenie błony naczyniowej (zapalenie układu naczyniowego oka);
- sepsa meningokokowa;
- zaburzenia psychiczne;
- fatalny wynik.
Diagnostyka
W pierwszym etapie diagnozy lekarz pyta pacjenta i jego rodziny do zbieraniawywiad w celu wykrycia urazów czaszkowo-mózgowych, infekcji, faktów dotyczących szczepionek, ukąszeń przez kleszcze. Następnie, aby zidentyfikować charakterystyczne objawy oponowe, pacjent bada neurologa: ocenia stan świadomości, ujawnia deficyt neurologiczny. Te objawy wskazują na proces zapalny substancji mózgowej i muszli. Następnie lekarz przypisuje następujące badania laboratoryjne:
- Badanie krwi. Zwiększone poziomy leukocytów i przyspieszenie tempa sedymentacji erytrocytów wskazują na obecność procesu zapalnego w organizmie.
- PCR. Jest to metoda reakcji łańcuchowej polimerazy, która ma na celu wykrycie DNA patogenu w ciele. Taka analiza pozwala na dokładne określenie rodzaju czynnika zakaźnego.
- Krew za sterylność. Badanie to jest prowadzone w celu identyfikacji bakterii. Analiza jest wskazana dla podejrzanej sepsy. Próbka krwi pobierana jest z żyły obwodowej sterylną strzykawką.
Znaki meningalne są ważne dla odróżnienia od innych chorób: guzów mózgu, toksycznych zmian układu nerwowego, dużych udarów i procesów zwyrodnieniowych. Następujące studia instrumentalne pomagają ostatecznie potwierdzić diagnozę:
- Obrazowanie metodą rezonansu magnetycznego i komputerowego (CT i MRI). Procedury te pomagają wykrywać zmiany w mózgu: rozproszone zmiany w tkankach, zagęszczanie, pieczęcie mózgu. Pokonanie przez środki pasożytnicze jest potwierdzone przez wykrycie zaokrąglonych palenisk, które mają obwodowe wzmocnienie wzdłuż obwodu.
- Nakłucie lędźwiowe. To badanie jest ostateczneokreśla rodzaj patogenu. Istotą procedury jest badanie wątroby (płynu mózgowo-rdzeniowego). W ropnym procesie staje się mętny, nabywa warstwę osadową, krwotoczną - zawiera elementy krwi, z surowiczym - przezroczystym.
- Stereotaktyczna biopsja mózgu. Jest to operacja neurochirurgiczna o charakterze diagnostycznym. Prowadzone w cięższych przypadkach, aby wykluczyć procesy nowotworowe.
Leczenie zapalenia opon mózgowo-rdzeniowych
Terapię choroby prowadzi się od razu w kilku kierunkach: etiotropowym, objawowym i patognomonicznym. Pierwszy rodzaj leczenia polega na wyeliminowaniu przyczyny choroby. W zależności od niej stosuje się następujące leki:
- Przeciwgrzybicze. Przedstawiono w leczeniu zapalenia grzybiczego błon i substancji mózgowych. Skuteczne uważa się za flukonazol i amfoterycynę.
- Antybakteryjny. Używany w bakteryjnej postaci choroby. Z antybiotyków stosowano cefalosporyny lub ich połączenie z penicylinami, częściej - z ampicyliną. Przed uzyskaniem wyników analizy w celu wykrycia typu patogenu lekarz przepisuje środek przeciwbakteryjny o szerokim spektrum działania. Po określeniu rodzaju czynnika zakaźnego terapia jest dostosowywana z uwzględnieniem wrażliwości bakterii na określone leki.
- Przeciwwirusowe. Kiedy herpetic forma choroby jest stosowany gancyklowir, z arbovirus - Ribavirin. Środki przeciwwirusowe są częściej przepisywane na acyklowir. Zwiększa szanse pacjenta na życie, ale nie chroni przed nimciężkie efekty oponowe. Terapia przeciwwirusowa jest połączona z podawaniem leków immunomodulujących, takich jak interferon.
- przeciwpasożytnicze. Są przepisane na uszkodzenie mózgu przez amebę lub toksoplazmę. Często stosuje się je razem z antybiotykami i środkami przeciwgrzybiczymi.
Druga linia leczenia choroby jest patogenetyczna. Prowadzi się go w celu wyeliminowania głównych objawów meningalnych. Zadanie takiej terapii:
- Usunięcie obrzęku mózgu. W tym celu stosuje się diuretyki, które zwiększają ilość moczu usuwanego z moczu. W rezultacie obrzęk mózgu zmniejsza się. Dodatkowo stosowane są glikokortykosteroidy - hormony o silnym działaniu przeciwzapalnym.
- Zachowanie funkcji życiowych komórek mózgu - neuronów. Aby osiągnąć ten cel, pacjentowi przepisano leki neurometaboliczne i neuroprotekcyjne.

Ostatnia linia leczenia jest objawowa. Celem jest wyeliminowanie objawów choroby i złagodzenie stanu pacjenta. W związku z przejawami choroby, osoba może przepisać następujące leki:
- psychotropowy;
- leki przeciwdrgawkowe;
- środki przeciwgorączkowe (leki przeciwgorączkowe);
- poprawiają aktywność układu sercowo-naczyniowego;
- środek uspokajający;
- przeciwutleniacze;
- poprawić mikrokrążenie krwi;
- multiwitaminy;
- antycholinesterazy.
Wideo
Informacje zawarte w tym artykule mają charakter informacyjny. Materiał artykułu nie jestwezwać do samoleczenia. Tylko wykwalifikowany lekarz może zdiagnozować i udzielić porady dotyczącej leczenia na podstawie indywidualnych cech konkretnego pacjenta.














