Leki stosowane w arytmii - rodzaje i forma uwalniania, dawkowania, działania niepożądane i recenzje
Spis treści
Naruszenie rytmu serca u ludzi jest spowodowane różnymi czynnikami. Często pacjenci nie zwracają uwagi na ten objaw i nie odwiedzają lekarza, chociaż objaw może wynikać z poważnego naruszenia. Nie zaleca się samodzielnego wyboru leku na arytmię. Lista leków jest duża, dlatego tylko lekarz powinien wyznaczyć terapię.
Co to jest arytmia
Przed wyborem metody leczenia dolegliwości warto wiedzieć więcej na jej temat. Arytmia nazywana jest stanem, gdy osoba jest naruszona częstotliwości, sekwencji lub rytmu serca. Przyczyną patologii może być:
- zmiany strukturalne w systemie wiodącym;
- układ hormonalny lub choroba serca;
- elektrolit lub zaburzenia metaboliczne;
- zatrucie narkotykami;
- niewłaściwy styl życia;
- stres.
Normalne jest zmniejszenie mięśnia sercowego z częstotliwością 60-90 uderzeń na minutę w równych odstępach czasu. Główne ciało ludzkie może dostosować swoją pracę w ciągu dnia. To zależy od potrzeb ludzkiego ciała. Światowa Organizacja Zdrowia (WHO) rozważa odchylenie rytmu pracy serca od normy od arytmii.
Osoba nie może zawsze samodzielnie wykryć tego naruszenia funkcjonowania układu sercowo-naczyniowego, nie znając jego głównych objawów. Do arytmiitypowe jest:
- Chaotyczne ataki serca, które zaczynają się i kończą nagle. Tymczasowe odstępy między nimi są nierównomierne. Ten stan znany jest ekspertom jako migotanie arytmii.
- Przerwy pomiędzy atakami serca różnią się czasem trwania lub można wykryć nadzwyczajne uderzenia. Ten stan nazywany jest lekarzem pozaustrojowym.
- Serce jest nierówne i rzadko zmniejsza się, pacjent odczuwa letarg, zawroty głowy. W tym przypadku arytmia jest wywoływana przez słabość węzła zatokowego serca.
Rodzaje leków stosowanych w leczeniu arytmii
Ludzkie serce ma złożoną strukturę. Tylko skoordynowana praca wszystkich części tego ciała zapewnia właścicielowi dobry stan zdrowia. Arytmia pojawia się zwężenie naczyń krwionośnych błony osłabienia serca lub niewłaściwie zmniejszenie migotanie komór. Z tego powodu nie ma uniwersalnych środków na patologię. Tylko lekarze wybierają leki na arytmie i tachykardię na wskazania.
W zależności od charakteru oddziaływania na organizm, arytmii utwardzania są podzielone na grupy. Klasyfikacja jest przedstawiona poniżej:
- Stabilizacja błon. Tego typu leki stosowane w arytmii spowodowany przez awarię migotania komór. Leki z tej grupy mogą wpływać na szybkość impulsów.
- blokery receptora adrenergicznego - kolejna duża grupa środków zaradczych arytmii. Takie leki regulują pracę serca, wzbogacają tlen we wszystkie narządy wewnętrzne.
- Blokery kanału wapniowego. Ta grupa obejmuje środki, które zapobiegają uwalnianiu wapnia iuderzył we krwi. Dzięki temu praca serca jest regulowana, częstotliwość jego skurczów jest zmniejszona.
Ponadto kardiolog może wyznaczyć środki wzmacniające naczynia krwionośne, trójfosforany adenozyny, glikozydy nasercowe, preparaty potasu lub magnezu, statyny, środki przeciwbólowe. Ważne jest, aby wizytę udzielił lekarz, ponieważ wszystkie leki mają działania niepożądane i przeciwwskazania. Środki do normalizacji częstości akcji serca są dostępne w postaci tabletek, kapsułek lub roztworów do wstrzykiwania.
Blokery kanału potasowego
Ta grupa leków jest odpowiednia dla pacjentów z wysokim ryzykiem migotania komór. Najpopularniejszym blokerem kanałów potasowych jest amiodaron. Leki są dostępne w tabletkach. Lek opiera się na chlorowodorku amiodaronu. Dostarcza koronawirusa-dyzartrii, działania przeciwdławicowego, antyarytmicznego.
Substancja czynna ułatwia pracę serca, bez zmiany kurczliwości mięśnia sercowego i pojemności minutowej serca. Amiodaron zwiększa prąd wieńcowy, zmniejsza oporność tętniczą, obniża ciśnienie krwi (ciśnienie tętnicze) i częstość akcji serca (tętno) z powodu działania rozszerzającego naczynia obwodowe (rozszerzenie naczyń krwionośnych).
Przed rozpoczęciem przyjmowania tych tabletek z arytmii ważne jest, aby zapoznać się z przeciwwskazaniami. Należą do nich:
- zapaść (upośledzenie dopływu krwi do narządów wewnętrznych w wyniku spadku ciśnienia krwi);
- hipokaliemia;
- w wieku poniżej 18 lat;
- ciąża;
- indywidualna nadwrażliwość na składniki lub nietolerancja na jod;
- bradykardia zatokowa;
- niedoczynność tarczycy (naruszenie tarczycy);
- wstrząs kardiogenny (niewydolność komorowa w znacznym stopniu);
- niedociśnienie tętnicze;
- przewlekła choroba płuc;
- nadczynność tarczycy (powiększenie tarczycy).
Wszystkie leki nasercowe mają dużą liczbę skutków ubocznych, więc mogą być używane wyłącznie w przypadku wyznaczenia lekarza. Na tle przyjmowania leku Amiodarone często pojawiają się następujące schorzenia:
- bradykardia zatokowa (bicie serca do 60 uderzeń na minutę);
- zapalenie naczyń (immunopatologiczne zapalenie naczyń);
- zakrzepowe zapalenie żył (zakrzepica żylna z zapaleniem ścian naczyń);
- spadek ciśnienia krwi;
- naruszenie tarczycy;
- duszność;
- kaszel;
- skurcz oskrzeli;
- bezdech senny;
- cholestaza wątrobowa;
- zaburzenia trawienia;
- bóle głowy;
- depresja;
- halucynacje słuchowe;
- drżenie kończyn;
- nadciśnienie wewnątrzczaszkowe;
- porażka naczyniowego lub opalizującego oka;
- wysypka;
- złuszczające zapalenie skóry;
- wypadanie włosów;
- progresja bradykardii (szczególnie u osób w podeszłym wieku).
Lek przyjmuje się doustnie, przed jedzeniem. Schemat leczenia arytmii w każdym konkretnym przypadku jest ustalany przez lekarza. W szpitalu pacjenci otrzymują codziennie 600-800 mg leku. Maksymalna dawka dobowa Amiodaronu wynosi 1200 mg. Przebieg leczenia szpitalnego - do 8 dni. Ambulatoryjne pigułki są przyjmowane kilka razy dziennie. Dzienna dawka 600-800 mg. Przebieg terapii trwa 10-14 dni. Leczenie wspomagająceobejmuje codzienne stosowanie 100-400 mg leku w kilku seriach.

Środki stabilizujące błony
Nazwa grupy leków wyjaśnia działanie terapeutyczne tabletek na mięsień sercowy. Leki stabilizują impulsy elektryczne w błonach komórkowych, zapobiegają nadmiernej aktywności w obszarze przedsionków i komór. W zależności od potencjału działania leki stabilizujące błonę można podzielić na grupy:
- Zwiększenie wytrzymałości: Aymalin, Prokainamid, Hyinadyna.
- Zmniejsza czas trwania: Fenitoin, Mexicol.
- Nie wpływa na siłę działania, ale zmniejsza przewodnictwo: Bonnecor, Etmozin, Propanorma.
Chinidyna jest znanym lekiem do regulacji rytmu serca w postaci tabletek. Lekarstwo należy do leków przeciwarytmicznych klasy 1 A. Chinidyna spowalnia transportu sodu w ścianach szybki kanał sercowego (komórki mięśnia sercowego), zmniejsza pobudliwość mięśnia sercowego. Lek zapewnia efekt wagolity, zmniejsza ciśnienie krwi i aktywność skurczową serca.
Ponadto lek stymuluje przewodzenie AV przez tłumienie m-cholinoreceptorów. Terapeutyczne dawki chinidyny zmniejszają ciśnienie tętnicze poprzez zmniejszenie obwodowego napięcia naczyniowego i mają miejscowy efekt podrażnienia. Lek ma działanie przeciwgorączkowe i przeciwbólowe, ze względu na przygnębiające działanie na mózg pacjenta.
Przed rozpoczęciem leczenia ważne jest, aby zapoznać się z kategoriami pacjentów, których nie można przepisać. Tabletki chinidyny mają następujące przeciwwskazania:
- miastenia;
- przedsionkowo-komorowa (blokada przedsionkowo-komorowa) 2-3 stopni;
- uczulenie na składniki leku;
- wstrząs kardiogenny;
- zaburzenia przewodnictwa dopochwowego w ciężkiej postaci;
- zatrucie glikozydowe z upośledzeniem przewodzenia.
Na tle leczenia chinidyną pacjent może rozwinąć się w stanach patologicznych. Często lek powoduje następujące działania niepożądane:
- tętnicza choroba zakrzepowo-zatorowa;
- asystolia;
- gorycz w ustach;
- utrata apetytu;
- ektopowe dodatkowe skurcze komorowe;
- obniżanie ciśnienia krwi;
- napadowy częstoskurcz komorowy;
- bradykardia zatokowa;
- toksyczne zapalenie wątroby;
- biegunka;
- ból głowy;
- nudności, wymioty;
- astenia;
- dezorientacja świadomości;
- hałas w uszach;
- małopłytkowość;
- upośledzenie wzroku;
- swędzenie;
- niedokrwistość hemolityczna;
- przekrwienie skóry;
- gorączka;
- wysypka
Chinidynę przyjmuje się doustnie 2 godziny po przyjęciu lub 60 minut przed posiłkiem. Pamiętaj, aby zmywać tabletki wodą lub mlekiem, aby zmniejszyć działanie drażniące na układ trawienny. Standardowa dawka leku do arytmii wynosi 200-300 mg, nie więcej niż 4 razy dziennie. Jeśli pacjent, oprócz bicia serca, ma tachykardię, weź 400-600 mg chinidyny w odstępie 3 godzin przed całkowitym nawrotem ataku. Gdy migające arytmie przyjmują 200 mg leku co 3 godziny (do 8 przyjęć dziennie). Aby utrzymać stan: 200-300 mg leków 4 razy dziennie.

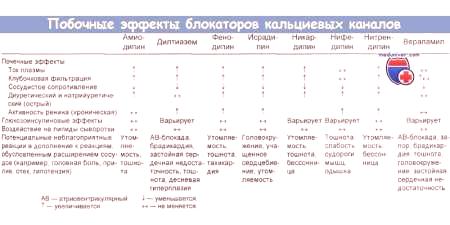
Blokery kanału wapniowego
Ta grupa leków jest używana w różnych postaciach arytmii. Antagoniści wapnia naruszają konkluzję tego elementu komórkowego. Leki z tej grupy różnią się sposobem wpływania na skurcze serca za pomocą farmakokinetyki. Werapamil jest popularnym niedrogim lekarstwem na arytmie w tabletkach. Tabletki wytwarza się na bazie chlorowodorku werapamilu.
Lek zapewnia działanie antyarytmiczne, przeciwnadciśnieniowe i przeciwdławicowe. Efekt ten związany jest z blokowaniem "powolnych" kanałów wapniowych w czołowych komórkach serca, mięśnia sercowego i naczyniach krwionośnych. Z tego powodu prąd jonów pierwiastka w komórkach jest znormalizowany, a wejście transbłonowe elementu (penetracja przez błony) w kardiomiocytach zmniejsza się. Ponadto lek zmniejsza moc skurczów mięśnia sercowego i częstość akcji serca, zwiększa przepływ krwi wieńcowej.
Przed przyjęciem tabletek z arytmii ważne jest, aby zapoznać się z przeciwwskazaniami. Werapamil nie jest zalecany w następujących przypadkach:
- wyrażone bradykardia;
- ciężka dysfunkcja lewej komory;
- nadwrażliwość na składniki;
- blokada przedsionkowo-komorowa 2-3 stopni;
- niedociśnienie tętnicze;
- Okres karmienia piersią;
- ciąża;
- niewydolność wątroby /nerek;
- starość.
Na tle leczenia mogą wystąpić działania niepożądane. Najczęstsze zjawiska przedstawiono poniżej:
- bradykardia;
- bóle głowy;
- wyraźna redukcja ciśnienia krwi;
- zaparcia;
- wzrostciężary;
- zaczerwienienie skóry twarzy;
- zmęczenie;
- biegunka;
- nerwowość;
- obrzęk płuc;
- opóźnienie;
- wysypka skórna;
- swędzenie;
- małopłytkowość;
- zapalenie stawów;
- obrzęki obwodowe.
Harmonogram leczenia Verapamil i dawkowanie są określane przez lekarza zgodnie z indywidualnymi wskazaniami. Bierze pod uwagę wiek pacjenta, stan organizmu, lek, którego już używa, i tak dalej. Zgodnie ze standardowym schematem lek przyjmuje się wewnętrznie do posiłku o objętości 80-120 mg (2-3 tabletki) trzy razy dziennie. Maksymalna dzienna dawka leku - 480 mg, raz - 160 mg. U osób z chorobami wątroby dawkę zmniejsza się trzykrotnie.
Innym niedrogim, skutecznym lekarstwem na arytmię jest Bisoprolol. Cena tabletek w aptece zależy od opakowania i producenta. Lek jest wytwarzany na bazie fumaranu bisoprololu. Po otrzymaniu działania przeciwbólowego, działanie antyarytmiczne. Ponadto, Bisoprolol zmniejsza ciśnienie tętnicze. Działanie antyarytmiczne tłumaczy się zdolnością składników aktywnych do eliminowania tachykardii, wpływania na ludzki układ nerwowy i spowalniania przewodnictwa przedsionkowo-komorowego.
Przed rozpoczęciem terapii należy zapoznać się z listą przeciwwskazań. Bisoprolol nie jest stosowany w następujących przypadkach:
- nadwrażliwość na składniki;
- ostra niewydolność serca;
- wstrząs kardiogenny;
- CHF (przewlekła niewydolność serca) w stopniu zdekompensowanym;
- obrzęk płuc;
- dysfunkcja węzła zatokowego;
- bradykardia;
- tętnicniedociśnienie o ciężkiej postaci;
- astma oskrzelowa;
- kwasica metaboliczna (naruszenie równowagi kwasowo-zasadowej krwi);
- cukrzyca;
- oporna na leczenie hipokaliemia, hiponatremia lub hipokalcemia;
- niewydolność mleczanu.
Specjaliści nie stosują Bisoprololu w pediatrii w celu przywrócenia rytmu serca osobom poniżej 18 roku życia. Ponadto terapia tym czynnikiem może być przyczyną rozwoju tych działań niepożądanych:
- zawroty głowy;
- bezsenność;
- bezdech;
- stałe zmęczenie;
- przekrwienie twarzy;
- ból głowy;
- halucynacje;
- zapalenie spojówek;
- zmniejszenie wydzielania płynu łzowego;
- ból brzucha;
- wymioty;
- zaparcia;
- drgawki;
- biegunka;
- niedrożność oskrzeli;
- osłabienie mięśni;
- nadmierna potliwość (zwiększone pocenie się);
- bradykardia;
- zaburzenia erekcji;
- niedociśnienie ortostatyczne.
Dawkowanie Lekarz Bisoprolol określa indywidualnie na zeznania. Weź posiłek rano przed jedzeniem. Kurs rozpoczyna się od 0,005 g leku raz. Jeśli pacjent nie ma istotnego wzrostu ciśnienia krwi, dawkę zmniejsza się dwukrotnie. Maksymalnie jeden dzień może być spożywany nie więcej niż 0,02 g produktu leczniczego. Z reguły lek Bisoprolol jest przepisywany na dłuższy okres, dlatego nie zaleca się zwiększania dawki podczas okresu leczenia.
Biorąc pod uwagę preparaty arytmii z grupy blokerów kanałów wapniowych, warto zauważyć Metoprolol. Narzędzie jest inne za niską cenę. Wyprodukowany na bazie metoprololuwinian w dawce 50 lub 100 mg. Leki są kardioselektywnymi beta-blokerami, wykazują działanie antyarytmiczne, przeciwnadciśnieniowe, przeciwdławicowe. Metoprolol nie stabilizuje błony w sercu.
Środek ma wiele przeciwwskazań. Metoprolol nie jest zalecany w następujących przypadkach:
- blokada przedsionkowo-komorowa 2-3 stopni;
- wstrząs kardiogenny;
- nietolerancja składników;
- dusznica bolesna;
- ostra niewydolność serca;
- zawał mięśnia sercowego;
- niedociśnienie tętnicze;
- karmienie piersią;
- kwasica metaboliczna;
- niewydolność wątroby;
- miastenia;
- cukrzyca;
- ciąża;
- zaporowe zapalenie oskrzeli;
- tyreotoksykoza;
- łuszczyca.
Oprócz przeciwwskazań należy rozważyć działania niepożądane. Na tle podawania Metoprololu często pojawiają się następujące objawy:
- spowalnia szybkość reakcji (umysłowe, ruchowe, )
- zmęczenie;
- bóle głowy;
- słabość;
- drgawki;
- drżenie kończyn;
- nieuwaga;
- zaburzenia snu;
- halucynacje;
- lęk;
- miastenia;
- bezsenność;
- upośledzenie pamięci;
- osłabienie;
- ból w oczach;
- zapalenie spojówek;
- zmniejszona produkcja płynu łzowego, suche oczy;
- utrata przytomności;
- spadek ciśnienia krwi;
- opuchlizna;
- bradykardia;
- naruszenie przewodnictwa mięśnia sercowego;
- zmiany w smaku żywności;
- cholestaza;
- zażółcenie twardówki i skóry i twardówki;
- hiperhydros;
- łysienie;
- wysypka na skórze;
- skurcz oskrzeli;
- małopłytkowość;
- duszność;
- zmniejszyło libido, potencję;
- ból w stawach;
- wzrost masy ciała.
Metoprolol jest stosowany wewnętrznie. Tabletki nie żują ani nie psują się. Dawka jest ustalana indywidualnie przez lekarza w każdym przypadku. Standardowy schemat leczenia: 50 mg leku, 2-3 razy dziennie. Osoby w podeszłym wieku przepisywane są metoprololowi w dawce 50 mg na dobę. Jeśli u pacjenta występuje choroba wątroby, dawka nie jest korygowana, ale substytut oznacza analogi, które nie są metabolizowane w układzie wątroby.
Miejscowe środki znieczulające
Oprócz wymienionych leków pacjenci z zaburzeniami rytmu serca mogą otrzymywać leki na znieczulenie miejscowe (lidokainę lub nowocainamid). Oba leki są dostępne w postaci roztworu do wstrzykiwań, mają działanie znieczulające i antyarytmiczne. Lidokaina jest pochodną acetanilidu przeznaczoną do podawania dożylnego. Urządzenie stabilizuje membranę komórek, zwiększa ich przepuszczalność, blokuje kanały sodowe. Z tego powodu lek normalizuje rytm serca bez wpływu na przewodnictwo mięśnia sercowego.
Lidokaina w ampułkach nie ma zastosowania u wszystkich pacjentów. Przeciwwskazania do stosowania roztworu do wstrzykiwań są następujące:
- uczulenie na składniki;
- wyraził bradykardię;
- niewydolność serca;
- znaczny spadek ciśnienia krwi;
- niewydolność komorowa;
- zespółosłabienie węzła zatokowego;
- ciąża;
- okres karmienia piersią;
- blokada synaptyczna;
- naruszenia przewodzenia śródkomorowego.
Równie ważne jest poznanie skutków ubocznych Lidokainy przed wystąpieniem arytmii. Należą do nich:
- bóle głowy;
- senność;
- dezorientacja;
- drżenie kończyn;
- zawroty głowy;
- krótkotrwałe poczucie euforii;
- hałas w uszach;
- światłowstręt;
- redukcja ciśnienia;
- zapaść;
- rozkurcz naczyń obwodowych;
- pokrzywka, swędzenie;
- wymioty;
- ciepło;
- zaburzenia erekcji (u mężczyzn).
Lidokaina jest sprzedawana w aptekach po 10 ampułek w opakowaniu. Cena leku zależy od producenta. Schemat leczenia i dawkowania określa lekarz. Aby znormalizować rytm serca, należy użyć 10 ml roztworu do wstrzykiwań (100 mg lidokainy). Jeśli po 5 minutach nie ma żadnej pozytywnej zmiany, można wstrzyknąć kolejne 50-75 mg lub 5-7,5 ml
Novocainamide to roztwór do iniekcji na bazie prokanamidu. Produkt jest również dostępny w tabletkach. Tabletki zawierają 250 mg substancji czynnej. 1 ml roztworu do wstrzykiwań zawiera 100 mg prokanamidu. Leki są stosowane w arytmii, jako stabilizatory błony i leki przeciwbólowe. Novokainamid zapewnia hamowanie kanału jonów sodowych, zmniejsza szybkość depolaryzacji w fazie zerowej, tłumi przewodnictwo pierwiastka, spowalnia repolaryzację, zmniejsza zaburzenie przedsionków i komór.
Aktywnyprokainamid substancja redukuje tachykardia i obniżenie ciśnienia krwi o vaholytycheskoho i działania vazodylatyruyuscheho (rozluźnienie naczyniowych mięśni). Leki nie przepisują pacjentom z nietolerancją składników, leukopenii. Przy ostrożnym stosowaniu Novokainomide stosuje się u osób w podeszłym wieku i pod następującymi warunkami:
- astma oskrzelowa;
- przewlekła niewydolność serca w stopniu zdekompensowanym;
- zawał mięśnia sercowego;
- patologia wątroby lub nerek;
- przedawkowanie glikozydów;
- nadciśnienie tętnicze;
- całkowita miażdżyca.
NovoKanomide ma wiele skutków ubocznych. Leczenie arytmii za pomocą tego czynnika może wywołać następujące objawy:
- zawroty głowy;
- ataksja;
- drgawki;
- miastenia;
- ataki psychotyczne;
- zahamowanie krwawienia z szpiku kostnego;
- depresja;
- niedokrwistość hemolityczna;
- napadowy częstoskurcz komorowy;
- czerwony toczeń (z długotrwałą terapią);
- naruszenie przewodzenia atrium;
- infekcja;
- małopłytkowość (zaburzenia krzepnięcia krwi poprzez zmniejszanie stężenia płytek).
, leku do leczenia pacjentów arytmii podawać domięśniowo lub dożylnie. Do iniekcji do żyły prokainamida 100-500 mg rozpuszczone w 0,9% roztworze chlorku sodu. Nowocainomid jest wstrzykiwany powoli (do 50 mg na minutę). Koniecznie kontroluje ciśnienie krwi pacjenta. W niektórych przypadkach konieczne jest ponowne napełnienie roztworu, aby uzyskać trwały efekt. Aby zapobiecpowtarzany atak arytmii, przepisać infuzję (kroplomierzem) z szybkością infuzji - 2-6 mg na minutę.
Filmy wideo
Informacje zawarte w artykule mają charakter informacyjny. Materiały artykułu nie wymagają niezależnego leczenia. Tylko wykwalifikowany lekarz może zdiagnozować i udzielić porady dotyczącej leczenia na podstawie indywidualnych cech konkretnego pacjenta.
















