Minimalnie inwazyjne metody leczenia hemoroidów: powołanie nowoczesnej terapii i rehabilitacji
Spis treści
Statystyczne dane medyczne wskazują na zwiększenie przedziału wiekowego pacjentów, u których zdiagnozowano hemoroidy. Choroba ta rozwija się stopniowo, a standardy moralne utrudniają natychmiastowe rozpoznanie problemu, więc odwołanie się do lekarza często pojawia się, gdy konserwatywne metody osiągnięcia pozytywnych wyników nie są już możliwe. Dzięki postępom w medycynie możliwe jest obecnie nieinwazyjne wykonywanie wysoce skutecznych procedur usuwania hemoroidów.
Co to są hemoroidy
Jedną z chorób, które znacząco pogarszają jakość życia, są hemoroidy. Proces rozwoju tej choroby składa się z kilku etapów, podczas których żyły hemoroidalne, zlokalizowane wokół odbytu, rozszerzają się i tworzą węzły zakrzepowo-zatorowe. Obraz kliniczny choroby jest zawsze ten sam - dyskomfort i świąd w odbycie, ból w defekacji, powstawanie pęknięć w odbytnicy, utrata węzłów i stożków. W miarę postępu choroby objawy stają się bardziej intensywne, a nieinwazyjne metody leczenia stają się nieistotne.
Przyczyną rozwoju patologii zakrzepowych w okolicy odbytnicy jest zaburzenie krążenia w tym obszarze, co powodujew naczyniach powstają skrzepy krwi i niedotlenienie tkanki łącznej, od której zaczyna się wyściółka okrężnicy. Pojawienie się procesów stagnacyjnych przyczynia się do następujących czynników:
- predyspozycje genetyczne;
- hipodynamia, praca osiadła;
- nadwaga, otyłość;
- Nadmierna aktywność fizyczna, zniesienie ciężaru;
- przewlekłe zaparcia;
- obecność nowotworów;
- patologiczna zmiana w składzie krwi;
- stres emocjonalny, stres.

Nowoczesne metody leczenia
Wybór podejścia do leczenia hemoroidów zależy od postaci choroby, która jest ostra i przewlekła oraz od stadium choroby. Identyfikacja zakrzepicy żył hemoroidalnych następuje na podstawie charakterystycznych cech:
| Sharp | Przewlekłe | |
| etap 1 | Początek procesu zapalnego w węzłach hemoroidalnych, zmiana ich barwy (występuje cynotyczność), ból w palpacji | Obecność zmian w układzie naczyniowym ujawnia się tylko podczas diagnozy, dyskomfort jest obecny, ale jest słabo wyrażony |
| Etap 2 | Zapalenie rozprzestrzenia się na sąsiednie tkanki, pojawia się silny ból (obserwuje się je nie tylko podczas wizyty w toalecie, ale także w stanie spoczynku) | Pojawiają się wydzieliny śluzowe z odbytnicy, następuje spadek węzłów poza odbytem, ale są regulowane światłem |
| etap 3 | Występują zmiany martwicowe (guzki stają się czarne, tkanki obumierają) | Krwawienie występuje podczas defekacji, węzły muszą być obsługiwane ręcznie |
| etap 4 | Zwieracz zwieracza traci swoją funkcjonalność, węzły są stale na zewnątrz, nie ma możliwości ich korekty |
Współczesna praktyka medyczna pozwala na bezpieczne stosowanie minimalnie inwazyjnej interwencji w niemal wszystkich stadiach choroby. Chirurgiczne metody leczenia hemoroidów są potrzebne w skrajnym przypadku, z wystrzeloną postacią choroby. Sposoby na pozbycie się hemoroidów są następujące:
- na 1 etapie - terapia medikametoznaya, fizjoterapia, skleroterapia, koagulacja w podczerwieni, skleroterapia;
- w 2 etapach - metody leczenia zastosowane w etapie 1, uzupełnione opatrunkiem;
- w 3 etapach - podwiązanie lateksowe, resekcja przezskórna, hemoroidektomia;
- na etapie 4 pokazuje usunięcie węzłów chirurgicznie.
Minimalnie inwazyjne leczenie
Manipulacje obejmujące penetrację ciała pacjenta przez rozdzielanie i wiązanie tkanek można przeprowadzać przy minimalnym uszkodzeniu struktur biologicznych. Taka interwencja odbywa się poprzez anatomiczne otwory, jam ciała i nazywa się minimalnie inwazyjną. Wyróżniające cechy tych procedur dla otwartych operacji chirurgicznych są następujące:
- niska traumatyzm;
- skrócenie czasu przebywania pacjenta w szpitalu;
- minimalne ryzyko powikłań pooperacyjnych;
- brak wad kosmetycznych (blizny po szyciu).
Minimalnie inwazyjne hemoroidy są wskazane w pierwszych dwóch stadiach choroby, chociaż w praktyce prokreologicznej udokumentowano doświadczenie pomyślnego leczenia 4 stadiów wewnętrznych hemoroidów za pomocą technik nieinwazyjnych. Odnośnie możliwości zastosowania tej metody w późniejszych stadiach choroby, lekarz powinien wyciągnąć wniosek po całkowitym zbadaniu stanu pacjenta. Przed interwencją należy uzasadnić bezpieczeństwo i skuteczność wybranej metody leczenia.
Terapia oblubieńcza
Pacjenci z powiększonymi hemoroidami są bardzo popularni dzięki takiej metodzie leczenia, jak skleroterapia. Wybór tej metody opiera się na jej prędkości (sesja trwa do 20 minut) i wysokiej wydajności. Istotą terapii obliteracyjnej jest chemiczne spalanie ścian dotkniętej chorobą żyły, w wyniku której przylegają i blokują dopływ krwi przez węzeł hemoroidalny. Zabieg wykonuje się przez wprowadzenie miejsca zapalenia stwardniałego (leku obliterującego) za pomocą anoskopu i strzykawki.
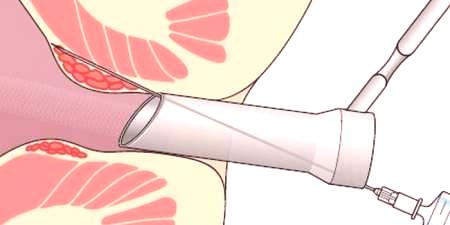
Przed przeprowadzeniem manipulacji konieczne jest przeprowadzenie działań przygotowawczych, które polegają na utrzymaniu diety i oczyszczeniu jelit. Przed skleroterapią, odbytnica pacjenta jest leczona miejscowym środkiem znieczulającym w celu zminimalizowania bólu. Metoda złuszczania naczyń krwionośnych ma swoje zalety i wady, ze względu na obecność bezpośrednich wskazań i przeciwwskazań do postępowaniatego rodzaju interwencja:
| Korzyści | Przeciwwskazania | Możliwe powikłania |
| Bezbolesność | Ciąża (1. i 3. trymestr) | Losowe wprowadzenie twardziny w żyle odbytu - stanowi poważne zagrożenie dla zdrowia |
| Mała traumatyzacja | Okres laktacji | Odkrycie obfitego krwawienia (w przypadku uszkodzenia tętnicy) |
| Brak okresu rehabilitacji | Niedrożność żyły | Zapalenie gruczołu krokowego, bezpłodność, zatrzymanie moczu (spowodowane nieprawidłowym podaniem leku i jego penetracją do gruczołu krokowego) |
| Wysoka skuteczność (skuteczność procedury wynosi więcej niż 98%) | 3-4 stadia wewnętrznych hemoroidów | |
| Szybkie gojenie uszkodzonych tkanek | Zaburzenia krzepnięcia krwi | |
| Diabetes mellitus |
Lateksy z pierścieniami lateksowymi
W niekontrolowanym opadzie hemoroidów stosuje się nieinwazyjne metody leczenia hemoroidów z użyciem ligacji lateksowej. Procedura polega na zastosowaniu specjalnych pierścieni wykonanych z hipoalergicznego materiału gumowego na hemoroidy. Celem tych manipulacji jest wyciśnięcie nóg naczyniowych, aby zatrzymać dopływ krwi do wzbudzonego miejsca.
Minimalną ingerencję inwazyjną przeprowadza się na dwa sposoby - mechaniczne i próżniowe. W pierwszym przypadku stosuje się pincetę medyczną i anoskop. Mocowanie i zaciskanie węzła w pierścieniu odbywa się poza pomocą specjalnego narzędzia - ligatora. Druga metoda polega na ciągnięciu węzłów za pomocą próżni, nie ma potrzeby wydychania obszaru manipulacji.
Zabieg trwa 15-20 minut, po którym pacjent może powrócić do normalnego życia. Usuwanie martwiczych tkanek i pierścieni lateksowych następuje po 10-15 dniach z masami podstawnymi. Komplikacje, które pojawiają się podczas lub po interwencji, wiążą się głównie z nieprzestrzeganiem technologii postępowania:
| Zalety | Przeciwwskazania | Możliwe komplikacje |
| Skuteczność (w 80% przypadków może zastąpić interwencję chirurgiczną) | Choroby krwi | Pęknięcie pęknięcia (prowadzi do nieprawidłowego krwawienia) |
| Niski poziom zachorowalności | Przyjmowanie antykoagulantów | Dyskomfort wiąże się z obecnością obcego podmiotu w regionie odbytu) |
| Okres zaostrzenia choroby | Rozwój procesów zapalnych | |
| Przewlekła postać paraproctitis | Zawroty głowy (wyeliminowane przez leki przeciwbólowe) |
Fotokoagulacja w podczerwieni
Jeśli edukacja hemoroidalna jest niewielka i nie pozostaje w tyle, alternatywnym sposobem minimalnie inwazyjnego leczenia staje się fotokoagulacja w podczerwieni. Wskazaniami do tego typu interwencji są krwawienia w początkowej fazie choroby. Usunięcie węzłów następuje wraz ze wzrostem promieniowania podczerwonegotemperatura tkanki i wywołuje efekt koagulacji.
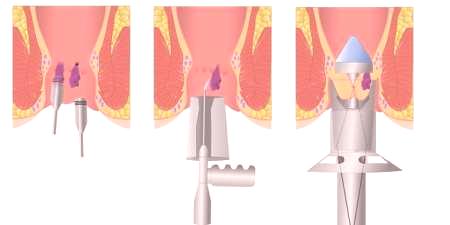
Technika wykonywania manipulacji polega na wprowadzeniu fotokopulatora do odbytnicy przez światło anoskopu. Końcówka urządzenia jest doprowadzana do łodygi naczyniowej i przeprowadzana jest koagulacja, która osiąga jej unieśmiertelnienie. Czas trwania sesji zależy od liczby usuniętych jednostek (1 węzeł trwa około 3 sekund, w jednej procedurze można pozbyć się maksymalnie trzech sztuk). Komplikacje podczas interwencji w ten sposób pojawiają się rzadko:
| Korzyści | Przeciwwskazania | Możliwe powikłania |
| Brak ryzyka wystąpienia bliznowatości tkanek | Późne stadium choroby | Nawrót z powodu niepełnej koagulacji statku |
| Brak nieprzyjemnych wrażeń podczas zabiegu | Patologia kanału odbytu (pęknięcia, przetoki) | Ostre krwawienie (pojawia się 1-2 tygodnie po operacji, kiedy węzły zaczynają odpadać) |
| Minimalne skutki uboczne | Zakrzepica | |
| Krótki okres powrotu do zdrowia (według opinii pacjentów, dyskomfort jest już 3 dni po interwencji) | ? |
Kriodestrukcja
Nowoczesne leczenie hemoroidów oferuje szeroki wachlarz minimalnie inwazyjnych sposobów usuwania hemoroidów w oparciu o efekty temperaturowe. Jedną z takich metod jest kriodestrukcja - zamrażanie tkanek objętych procesem zapalnym za pomocą tlenku azotu lub ciekłego azotu. Wpływa na to efekt zimna (przy temperaturach do -196 stopni)zniszczenie komórek. Po ogrzaniu następuje rozwój martwicy i złuszczanie tkanek.
Procedura jest przeprowadzana poprzez wprowadzenie kriozonu przez anemię i doprowadzenie zimna przez końcówkę narzędzia do miejsca hemoroidalnego w odbycie. Czas trwania wpływu określa lekarz, który dokonuje manipulacji, dlatego wynik leczenia zależy od jego kwalifikacji. Aby zminimalizować ryzyko powikłań i zwiększyć skuteczność leczenia hemoroidów, można zalecić łączoną metodę, która polega na stosowaniu kriodestrukcji jako dodatku do podwiązania.
Charakterystyką minimalnie inwazyjnej metody leczenia hemoroidów za pomocą niskich temperatur są:
| Korzyści | Przeciwwskazania | Możliwe powikłania |
| Pustość | Żyły skrzeplinowe | Wielkość i głębokość powstałe w wyniku manipulacji owrzodzeniami nie mogą być kontrolowane |
| Nie ma potrzeby hospitalizacji | Postępujące zapalenie odbytu | Czas krwawienia nekrotycznych miejsc |
| Choroby zapalne | Uszkodzenie zwieracza odbytu (z powodu błędów technicznych podczas zabiegu) |
Elektrokoagulacja
Podstawą tej metody jest zdolność prądu elektrycznego do powodowania dysocjacji obecnych w tkance łącznej i warstwie soli podśluzówkowej. Reakcja na działanie prądu polega na odparowaniu wilgoci i nieodwracalnych zmianach w tkankach. Elektrokoagulacja jest stosowana do 1, 2 i 3 (w obecnościwęzły o małych rozmiarach) stadiach hemoroidów. Procedura jest przeprowadzana na jeden z dwóch sposobów - monopolarny i dwubiegunowy.
Istotą minimalnie inwazyjnej interferencji poprzez wpływ prądu jest koagulacja tkanki jamistej. Narzędziem lekarza podczas zabiegu jest elektroda (płaska płyta poddana grzbietowi pacjenta) i pinceta (druga elektroda), która jest wstrzyknięta anoskopowi do odbytnicy. Dotyk pincety do dotkniętych obszarów powoduje denaturację tkanek w 2-3 sekundy.
Ryzyko powikłań w tej metodzie leczenia hemoroidów wynosi około 10%, prawdopodobieństwo nawrotu choroby mieści się w przedziale 20-35%, tak więc do celów elektrokoagulacji potrzebne są poważne dowody:
| Zalety | Przeciwwskazania | Możliwe powikłania |
| Niski traumatyzm | Ostra postać choroby | Zwichnięcie zwieracza odbytu |
| Prędkość procedury | Obecność dużych węzłów | Tkanka bliznowa odbytnicy |
| Ciąża | Krwawienie |
Koagulacja bipolarna
Rozróżnienie między koagulacją bipolarną a monopolarną jest tylko w użytych narzędziach. W metodzie bipolarnej do koagulacji stosuje się specjalną pincetę, która składa się z dwóch elektrod, które służą jako przewodniki dla prądu przemiennego. Koagulacja węzła i odżywianie jego naczyń następuje poprzez zaciskanie nóg naczyniowych szczypcami. Wskazania i przeciwwskazania do postępowaniaprocedury są podobne w monopolarny sposób. Pomimo braku koagulacji, te nieinwazyjne metody leczenia hemoroidów są lepsze niż hemoroidektomia.

Dekomponowanie hemoroidów
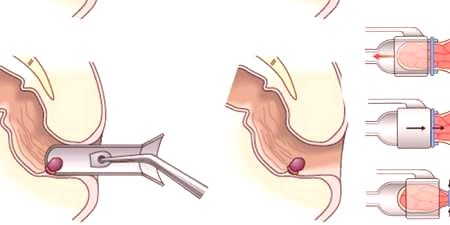
Celem wszystkich nieinwazyjnych i inwazyjnych metod usuwania hemoroidów jest zatrzymanie dopływu krwi do dotkniętych obszarów. Przepływ krwi odbywa się przez tętnice i żyły, dlatego też, aby zatrzymać przepływ krwi, konieczne jest zablokowanie naczyń krwionośnych, co osiąga się przez dezertyfikację. Ta metoda usuwania węzłów jest wskazana na wszystkich etapach choroby (we wczesnych stadiach przeprowadzane jest podwiązanie, później jest to zaciśnięcie i szycie śluzówkowe).
Procedura trwa około 1 godziny, podczas której wykonywane są następujące manipulacje:
- znieczulenie (sedacja dożylna lub znieczulenie podpajęczynówkowe);
- wprowadzenie anoskopu z wbudowanym czujnikiem ultradźwiękowym;
- wykrycie uszkodzonej tętnicy przez badanie zmienionego szumu tętnienia;
- miejsce miejsca wewnątrz otworu w anoskopie;
- flashowanie wykrytych naczyń, zapewniające przepływ krwi do węzła (szew jest wykonywany przez wątki wątku, które rozpuszczają się w procesie hydrolizy).
Pod koniec operacji następuje stopniowe obumieranie tkanek i po 20-30 dniach odrzuca się je. Skuteczność leczenia tą nieinwazyjną metodą zależy od dokładności techniki:
| Korzyści | Przeciwwskazania | Możliwe powikłania |
| Nietolerancja | Pogłębienie procesów proktologicznych | Krwiowce |
| Bezbolesność | Alergia na znieczulenia | Rozwój procesu zapalnego |
| Krótki okres rehabilitacji | Podrażnienie, zaczerwienienie okolicy prawie allanalnej | |
| Brak traumatyzmu | ||
| Małe ryzyko nawrotu |
Mianowanie w ciąży
Zmiany zachodzące w ciele kobiety ciężarnej często wywołują rozwój hemoroidów. Aby zapobiec uszkodzeniu płodu za pomocą leków lub interwencji chirurgicznej, oczekujące matki odkładają leczenie chorób, które przyczyniają się do przejścia choroby do cięższych postaci. Nowoczesne środki farmakologiczne mogą pomóc szybko wyeliminować objawy choroby, hemoroidy, ale jeśli zmiany nie są podatne na terapii lekowej, należy odwołać się do małoinwazyjnej praktyce.
Odroczenie leczenia poporodowego ma poważne konsekwencje nie tylko dla zdrowia kobiety, ale także dla dziecka, dlatego usunięcie węzłów podczas ciąży jest nie tylko bezpieczne, ale także konieczne. Wskazaniami do interwencji są hemoroidy nieopracowane i nieskuteczność leczenia zachowawczego. Skuteczne metody leczenia hemoroidów podczas ciąży to:
- koagulacja za pomocą promieniowania laserowego lub promieniowania podczerwonego;
- podwiązanie lateksem;
- wprowadzenie leków do obliteracji żylaków (2 trymestr).
Rehabilitacja
Z powodu braku znacznego uszkodzenia tkanek biologicznych ciała podczas minimalnie inwazyjnej interwencji, przywrócenie funkcji organizmu jest szybkie. Okres rehabilitacji po operacji ma następujące charakterystyczne cechy:
- krótki okres między zakończeniem procedury a powrotem do normalnego życia;
- nie ma potrzeby leżenia w łóżku;
- rehabilitacja odbywa się w domu;
- powikłania pooperacyjne (obrzęk, tkliwość) są zminimalizowane;
- brak niebezpieczeństwa różnicy pokładu;
- nie wymaga codziennego opatrywania dotkniętych obszarów.
Po operacji pacjent jest pod kontrolą lekarską przez kilka godzin, po czym sam wychodzi z placówki medycznej. W ciągu 3-7 dni po interwencji zaleca się przestrzeganie zasad bezpiecznej rehabilitacji, które obejmują:
- przestrzeganie reżimu dnia;
- zmiana diety (z wyjątkiem produktów zakłócających normalne trawienie);
- jeśli to konieczne, otrzymanie środków na działania przeczyszczające;
- w celu złagodzenia stanów pooperacyjnych dopuszczalne jest stosowanie środków przeciwbólowych i niesteroidowych środków przeciwzapalnych (np. Maść Relief);
- unikanie nadmiernej aktywności fizycznej, zwiększanie obciążenia;
- samokontrola reakcji organizmu na interwencję.
Filmy wideo
Informacje zawarte w tym artykule mają charakter informacyjny.Materiały artykułu nie wymagają niezależnego leczenia. Tylko wykwalifikowany lekarz może zdiagnozować i udzielić porady dotyczącej leczenia na podstawie indywidualnych cech konkretnego pacjenta.












